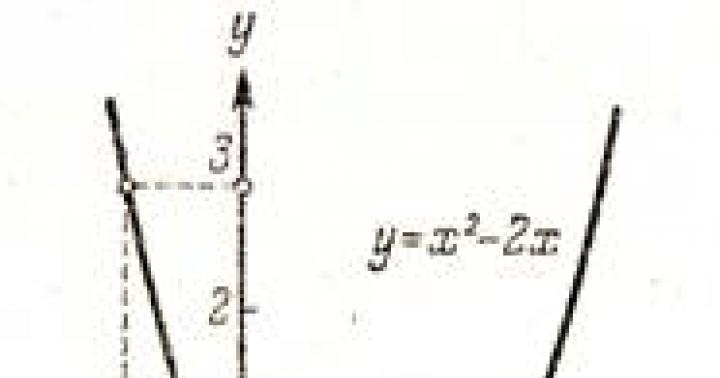Мазок на флору является одним из базовых анализов при обследовании женского здоровья. Результаты исследования предоставляются в таблице, где некоторые показатели обозначены первыми буквами их латинских наименований.
Кроме того не каждая лаборатория указывает рядом с фактическими данными их нормальные значения. Поэтому каждой женщине необходимо владеть информацией о том, как расшифровать результаты диагностики.
Мазок на флору у женщин (норма в таблице приведена далее) назначается для диагностики инфекционных и воспалительных процессов и изменений гормонального фона.
Однозначными показаниями к проведению исследования на микрофлору являются:
В обязательном порядке обследование микрофлоры половых органов проводится несколько раз во время беременности и при поступлении в родильный дом. Также анализ показан перед проведением любых гинекологических операций и манипуляций (кольпоскопии, ЭКО и других).
Кроме того мазок на флору является самым простым методом, позволяющим выявить наличие заболеваний, передающихся половым путем. Поэтому с целью ранней диагностики ЗППП в случае незащищенной половой связи с малознакомым партнером также рекомендовано проведение анализа, даже при отсутствии симптоматики.
При отсутствии у женщины жалоб и специальных показаний выполняется 1-2 раза в год в рамках рутинного гинекологического скрининга.
Подготовка к сдаче
Подготовка к анализу на микрофлору подразумевает некоторые ограничения за несколько дней до обследования. Запрещаются все виды спринцеваний и использование любых вагинальных средств: свечей, кремов и интимных дезодорантов.
Не допускается принятие сидячих и лежачих ванн, а также интимная гигиена с использованием мыла или специальных гелей. Кроме того следует воздержаться от интимных связей, в том числе с использованием презерватива.
За 1-2 часа до сдачи анализа следует тщательно подмыться теплой кипяченой водой без мыла и осушить половые органы чистым полотенцем. После этого не мочиться до взятия мазка.
Забор анализа осуществляется не ранее, чем через 2 дня после окончания менструации, и не позднее, чем за 2 дня до начала следующей, в идеале – с 10 по 20 день цикла.
Как сдается?
Мазок на флору у женщин, норма в таблице к которому будет представлена далее в статье, сдается строго до проведения мануального обследования, кольпоскопии и УЗИ внутривлагалищным датчиком.
Пациентка располагается на гинекологическом кресле. Врач вводит в вагину женщины специальное зеркало-расширитель и затем с помощью стерильной ложечки Фолькмана осуществляет забор материала с поверхности шейки матки и заднебокового свода влагалища.
После этого стерильной петлей берет на анализ образец из наружного отверстия уретры. Полученные материалы гинеколог наносит на отдельные предметные стекла и отправляет на исследование в лабораторию. Взятие мазка у девственниц осуществляется без применения расширителя через отверстие в девственной плеве.
Процедура забора анализа занимает несколько минут и абсолютно безболезненна. Исключение составляют ситуации при наличии сильного воспалительного процесса, но и в этих случаях дискомфорт при взятии мазков минимален.
Сколько ждать результатов исследования
Срок готовности результата при сдаче анализа в частной лаборатории или клинике с собственной лабораторией составляет от нескольких часов до 1 дня.
При сдаче мазка в районной женской консультации ожидание результата может составить до 10 дней. Это связано с временными затратами на сбор материалов у нескольких десятков пациенток, доставку стекол в лабораторию, а затем получение результатов и распределение их по участковым гинекологам.
Что врачи не видят при микроскопии?
Не смотря на высокую информативность анализа на микрофлору, он не позволяет диагностировать:

Значение и расшифровка букв на бланке анализа
Бланк с результатами анализа на микрофлору содержит следующую информацию:
1. Локализация зоны, откуда был осуществлен забор материала.
Обозначается латинскими буквами V, C, U:
- V («vagina») — влагалище;
- C («cervix») – шейка матки;
- U («uretra») – мочеиспускательный канал
2. Показатели, выявленные при диагностике:
- L или Le – лейкоциты.
- Эп – эпителиальные клетки.
- Слизь.
- Эр – эритроциты.
- Gn или Neisseria gonorrhoeae – возбудитель гонореи (гонококк).
- Trich или Trichomonas SPP – возбудитель трихомониаза (трихомонада).
- Soor или Candida, или Грибы, или Дрожжи – возбудитель кандидоза.
- Ключевые клетки.
- Микрофлора.
Наличие лейкоцитов, эпителиальных клеток и эритроцитов лаборант оценивает при помощи микроскопа и указывает количество, зафиксированное в видимом пространстве. Поэтому значение этих показателей указывается с пометкой «в п.зр.», что означает – в поле зрения.
При выявлении болезнетворных возбудителей их содержание в мазке может быть обозначено цифрами или плюсами «+» в количестве от 1 до 4. Незначительное количество бактерий обозначается «+», умеренное – «++», высокое и очень высокое – соответственно «+++» и «++++». Об отсутствии возбудителей инфекции ставится пометка «отсутствует» или аббревиатура «abs», то есть «абсолютное отсутствие».
Палочки Додерляйна в мазке
Идеальной флорой влагалища является палочковая, содержащая в больших количествах ацидофильные лактобактерии (палочки Додерляйна).
Главной функцией палочек Додерляйна является синтез молочной кислоты, за счет которой во влагалище возникает и поддерживается кислая PH-среда. Такая среда обеспечивает естественную защиту от инфекций и воспалений, так как оказывает губительное влияние на патогенные бактерии.
Кроме того, в кислой среде погибают наименее жизнеспособные сперматозоиды, что обеспечивает естественный отбор наилучшего генетического материала при возникновении беременности. Кроме того лактобактерии стимулируют выработку макрофагов, обеспечивающих местный иммунитет.
Кокковая флора в мазке у женщин
Вагинальная флора у здоровых женщин детородного возраста, живущих интимной жизнью, кроме лактобацилл, содержит небольшое количество условно-патогенных микроорганизмов – кокков.
В норме соотношение палочек Додерляйна и условно-патогенных кокков составляет 95% / 5%. Нарушение баланса в пользу кокковой микрофлоры вызывает ощелачивание влагалища и свидетельствует о развитии бактериального вагиноза.
Причинами дисбактериоза влагалища могут быть:

Симптомы патологии:
- изменения характера белей (увеличение объема, повышение вязкости и густоты, приобретение желтоватого оттенка);
- появление характерного «рыбного» запаха;
- дискомфорт во влагалище (зуд, жжение).
Кокковая флора является патологическим состоянием женского здоровья, которое требует медицинской коррекции.
Обычный мазок на микрофлору не позволяет идентифицировать возбудителя баквагиноза, диагноз ставится на основании изменения кислотно-щелочного баланса. В случаях выраженной симптоматики и сильного смещения РН-среды в сторону ощелачивания, рекомендуется выполнить бактериальный посев мазка с целью выявления возбудителя и определения чувствительности к антибиотикам.
Эпителий в мазке на флору
Эпителий в мазке – это клетки слизистых оболочек, слущенные в процессе забора материала на анализ. В мазке, взятом из влагалища и мочеиспускательного канала, обнаруживают клетки плоского эпителия, с шейки матки – плоского и цилиндрического.
Наличие эпителиальных клеток в мазке является физиологически обоснованным, если их количество укладывается в пределы нормальных значений.
Наличие высокой концентрации эпителиальных клеток может являться вариантом нормы в случае активной интимной жизни у женщины, но чаще сигнализирует о течении воспалительного процесса и требует дообследования.
Особое внимание необходимо обратить на патологическое разрастание цилиндрического эпителия , так как это может свидетельствовать о развитии предраковых заболеваний. В этом случае показаны анализ на онкоцитологию шейки матки и кольпоскопический осмотр.
Сниженное количество эпителиальных клеток свидетельствует о гормональном дефиците. Довольно часто встречается у женщин климактерического возраста, и свидетельствует об атрофическом вагините.
Не смотря на естественные причины возникновения патологии, для снижения дискомфорта во влагалище необходима вспомогательная терапия. У молодых женщин аналогичная проблема возможна в случае наступления хирургического климакса (удаление матки с придатками) или сильного гормонального сбоя.
Ключевые клетки в мазке у женщин
Ключевые клетки представляют собой слущенные клетки эпителия, на поверхности которых обнаруживаются скопления мелких патогенных микроорганизмов (гарднерелл). В норме в мазке их быть не должно. Такая патология является одной из форм бактериального вагиноза, и называется гарднереллез.
В ряде случаев появление ключевых клеток в мазке может свидетельствовать об эрозии или дисплазии шейки матки. Учитывая, что данные заболевания являются фоновыми для онкологических патологий, необходимо дополнительно пройти цитологическое обследование.
Грибы в мазке
Дрожжевые грибки рода Candida, обнаруженные в мазке на флору, свидетельствуют о развитии вагинального кандидоза (молочницы), сопровождающегося обильными творожистыми выделениями и сильным зудом. Заболевание требует незамедлительной терапии противогрибковыми препаратами в связи с тем, что без лечения candida быстро размножается, питается лактобактериями и уничтожает полезную флору.
Кроме того игнорирование грибковой инфекции может привести к ее распространению на матку и яичники с дальнейшим развитием воспаления в этих органах. У беременных женщин молочница может провоцировать внутриутробное грибковое инфицирование плода. А из-за чрезмерной мацерации выделениями тканей влагалища возможны разрывы его стенок во время родов.
Трихомонады в мазке на флору
Наличие в мазке вагинальных трихомонад свидетельствует о трихомониазе, заболевании, передающимся половым путем.
Трихомонады – простейшие микроорганизмы, относящиеся к семейству Жгутиковых. Они активно размножаются по принципу продольного деления и, благодаря жгутикам, быстро перемещаются по слизистым оболочкам половых органов.
Трихомониаз опасен в первую очередь тем, что снижает защитные свойства клеток эпителия и увеличивает риск заражения другими инфекциями при незащищенном половом контакте, включая ВИЧ и гепатиты В и С. Кроме того трихомонадная инфекция провоцирует развитие мужского и женского бесплодия. А по мнению ряда врачей, провоцируют развитие онкологии шейки матки наравне с папилломавирусом.
Нормы мазка на флору
Нормальные значения мазка на флору у женщины представлены в таблице:

| V | C | U | |
| Лейкоциты | 0-10 в поле зрения (во время беременности до 20) | 0-30 в поле зрения | 0-5 в поле зрения |
| Эпителиальные клетки | 5-10 в поле зрения | 5-10 в поле зрения | 5-10 в поле зрения |
| Слизь | умеренно | умеренно | отсутствует |
| Эритроциты | 0-3 в поле зрения | 0-3 в поле зрения | 0-3 в поле зрения |
| Гонококк | отсутствует | отсутствует | отсутствует |
| Трихомонада | отсутствует | отсутствует | отсутствует |
| Кандида | отсутствует | отсутствует | отсутствует |
| Ключевые клетки | отсутствует | отсутствует | отсутствует |
| Микрофлора | палочки Додерляйна в большом количестве | отсутствует | отсутствует |
Незначительные отклонения от указанных норм могут быть следствием неправильной подготовки к обследованию. Но существенное увеличение содержания лейкоцитарных клеток, особенно в сочетании с повышенным количеством плоского эпителия, эритроцитов и слизи, свидетельствует о наличии воспалительного процесса.
При обнаружении гонококков, трихомонад, дрожжевых грибков и гарднерелл возбудитель определен, и лечение доктор назначит сразу. Но в случаях воспалительной картины мазка и отрицательного анализа на эти инфекции, необходимо дальнейшее обследование с целью выявления возбудителя.
В зависимости от локализации воспалительного процесса рекомендованы следующие дополнительные анализы и обследования:
1. Во влагалище:
- фемофлор-скрининг (позволяет оценить бактериальный состав микрофлоры методом ПЦР);
- бактериальный посев мазка с определением чувствительности возбудителей к антибиотикам;
- мазок на скрытые инфекции (сифилис, мобилункус, уреаплазму, хламидии).
2. На шейке матки:
- мазок по Папаниколау (РАР-тест) или онкоцитология шейки матки;
- кольпоскопический осмотр шейки
3. В уретре:
- консультация уролога;
- общий анализ мочи;
- бактериальный посев мочи.
Степени чистоты влагалища по мазку на флору
Мазок на флору у женщин (норма в таблице выше используется как международный стандарт) является базой для определения степени чистоты влагалища. Всего выделяют 4 степени.
| Степень чистоты | Характеристики мазка | Значение | |||
| лейкоциты | эпителий | слизь | микрофлора | ||
| 1 | единичные | 5-10 в поле зрения | умеренное количество | РН – кислый,
палочки Додерляйна — не менее 95% | идеальное состояние микрофлоры |
| 2 | до 10 в поле зрения | 5-10 в поле зрения | умеренное количество | РН – кислый,
наличие небольшого количества граммположительных кокков, палочки Додерляйна — преобладают | нормальное состояние микрофлоры, встречается у абсолютного большинства женщин репродуктивного возраста, живущих половой жизнью |
| 3 | 10-30 в поле зрения | более 10 в поле зрения | умеренное или большое количество | РН – нейтральный или слабощелочной,
наличие граммотрицательных и граммположительных кокков, палочки Додерляйна — в небольшом количестве или отсутствуют | воспалительный процесс во влагалище (кольпит), требует лечения даже при бессимптомном течении |
| 4 | более 30 в поле зрения, или сплошь | сплошь | большое количество | РН – щелочной,
большое количество условно-патогенных и болезнетворных бактерий, палочки Додерляйна отсутствуют | выраженный воспалительный процесс, требующий безотлагательного лечения |
Таким образом, женщина может не беспокоиться о своем здоровье, только если степень чистоты ее влагалища 1 или 2. 3 и 4 степени являются признаками патологии и требуют лечения.
Мазок на флору при беременности
Мазок на флору у женщин (нормы в таблице выше указаны для небеременных) в процессе детоношения имеет особую важность. Это связано с риском внутриутробного инфицирования ребенка при наличии у матери воспалительного процесса.
За 9 месяцев выполнение анализа рекомендовано профилактически минимум 3 раза: при постановке на учет и в начале 2 и 3 триместров. Кроме того мазок на флору в обязательном порядке сдают на 37-38 неделях беременности. Это необходимо для минимизации рисков инфицирования плода во время родов.
Показатели мазка во время беременности соответствуют нормам для небеременных женщин (отсутствие грибков и инфекций, палочковая флора), но в силу гормонального статуса допустимым является количество лейкоцитов во влагалище до 20 и возрастание количества эпителиальных клеток.
Также естественным образом возрастает количество палочек Додерляйна в мазке, что связано с повышением защитных реакций организма во время вынашивания ребенка
Сколько действительны анализы мазка на флору
Результаты мазка на флору действительны в течение 10 суток.
Мазок на флору, сдаваемый 1-2 раза в год, является прекрасным средством профилактики воспалений и заболеваний, передающихся половым путем. Данные о нормальных значениях анализа, приведенные в таблице, помогут женщине сориентироваться, требуется ли ей более углубленное исследование или лечение, или она может быть спокойна за свое здоровье.
Оформление статьи: Мила Фридан
Видео о мазке на флору
Как самостоятельно расшифровать мазок на флору:
Вагинальная микрофлора (вагинальная флора) – микроорганизмы, которые населяют влагалище. Они являются частью общей человеческой флоры. Количество и тип определяет состояние здоровья женщины. В норме в мазке на микрофлору должны преобладать бактерии рода Лактобациллы (лактобактерии), защищающие от патогенных микроорганизмов.
Лактобактерии производят молочную кислоту, которая, как предполагается, препятствует развитию патогенных бактерий (золотистого стафилококка, кишечной палочки и др.), но незначительное количество в результатах анализов их допустимо. Также они вырабатывают перекись водорода (H 2O 2), обладающую широким противомикробным спектром действия, и различные бактериоцины, которые также убивают других бактерий, но имеют более узкое направленное действие.
Нормальная вагинальная микрофлора может отличаться у некоторых этичных групп. Несколько исследований показали, что у значительной части (7-33%) здоровых женщин (особенно чернокожих и испаноязычных) отсутствует значительное количество лактобактерий. Их роль играют молочно-кислые бактерии из других родов, которые также способны выделять молочную кислоту. Поэтому предполагается, что при установлении нормы в мазке у женщин акцент должен быть сделан на pH влагалищной среды, а не только на наличие молочной кислоты.
Во время осмотра женщины гинеколог берет биологический образец из половых органов с целью исследования микрофлоры и определения степени чистоты. Забор проводится со стенок влагалища, цервикального канала и уретры. Диагностическая процедура необходима для определения состава микрофлоры с целью исключения воспалительного процесса.
Биологический материал берется во время профилактического осмотра, а также при жалобах, таких как боль выше лобка, зуд и жжение половых органов, а также выделения, указывающие на воспалительный процесс.
Когда женщине необходимо сдавать мазок на флору?
Женщине рекомендуется сдавать мазок на флору при каждом посещении гинеколога, кроме общей диагностической и профилактической цели можно с помощью данного метода выявить те заболевания, которые диагностируется гораздо раньше, чем появляются симптомы.
Показаниями к сдаче мазка являются:
- Выделения из половых путей, которые не всегда могут нести в себе патологических характер, а просто быть обильными или сопровождаться неприятным запахом.
- Зуд в области влагалища или промежности, а так же болевой синдром или дискомфорт.
- Мацерация кожных покровов.
- Забор материала необходим с профилактической целью ежегодно.
- Перед началом антибактериальной терапии со стороны женских половых органов, а так же после лечения с целью контроля оценки.
- С целью контроля состояния микрофлоры перед оперативными вмешательствами, как в области наружных половых органов, так и внутренних.
- Это необходимо для предупреждения попадания инфекции и развития осложнений.
- Контроль микрофлоры во время беременности. В данном случае контроль производят три раза на первых неделях беременности, перед выходом в декретный отпуск, а так же в 36 недель.
- Данный мазок является скрининговым при посещении гинеколога, должен браться после каждого осмотра.
Выполнить забор материала может каждый специалист, осуществляющий приём.
Как подготовиться?
Для того, чтобы получить достоверные результаты анализа, требуется:
- В течение суток перед манипуляцией не проводить спринцеваний , как с лекарственными и растительными средствами, так и обычной водой.
- Исключить половой контакт , особенно без средств защиты. В данном случае могут обнаружиться фрагменты семенной жидкости, что затрудняет постановку диагноза.
- Не применять никаких лекарственных препаратов в течение недели, особенно из групп антибактериальных и противогрибковый. Это касается как местной, так и системной формы.
- Отменяются любые влагалищные формы средств. Запрещается отмена только жизненно важных препаратов.
- Не проводить забор материала во время менструации , так как в полученный материал попадает большое количество эритроцитов, что нарушает клиническую картину процесса.
- Не проводить ультразвуковое исследование с применением влагалищного датчика не ранее, чем за сутки до взятия мазка. Это объясняет попадание в биологический материал полимерного геля, который замещает клеточный состав мазка.
Как производится взятие мазка?
Оптимальным временем для забора материала считается середина менструального цикла:
- В норме мазок на микрофлору у женщины берется сразу из нескольких участков. В первую очередь это задний свод, место где происходит максимальное скопление микробов. Уретра, это тот участок на котором производится забор с целью уточнения наличия возбудителей, тропных для данного участка.
- Следующим участком является цервикальный канал , это та анатомическая область, которая является наиболее уязвимой и опасной в плане развития воспалительного процесса.
- Материал забирается специальным шпателем или ложечкой фолькмана.
- Нельзя повреждать стенки слизистой оболочк и, движения должны быть мягкие, слегка поскабливающие.
- После получения нужного количества содержимого его наносят на предметное стекло, равномерно распределяя по поверхности , для того, чтобы не создавалось участков сгущения.
- После чего стекла высушивают при комнатной температуре и отправляют в лабораторию для дальнейшей диагностики.
- Уже в ней производят нанесение специальных реактивов для дальнейшего выявления микроорганизмов и рассмотрение под микроскопом.
Стоимость анализа
Мазок на флору производится в любом бюджетном учреждении абсолютно бесплатно, так как данный метод является одним из скрининговый и обязательных. Кроме того, это минимум обследования женщины с профилактической целью.
В частных клиниках стоимость подобного анализа может составлять около 200-300 рублей
. Не всегда мазок будет бесплатным лишь в отделении женской консультации, его могут провести бесплатно.
Как быстро восстановиться после инфекции?
Восстановление и сохранение достаточного количества полезной нормофлоры кишечника – лакто- и бифидобактерий, способствует защите слизистой кишечника от проникновения патогенных бактерий и их токсинов в кровь и лимфу, выведению токсинов, созданию среды, в которой патогенные микроорганизмы не могут продолжать свою жизнедеятельность и выводятся из организма человека. Важно, что продукты жизнедеятельности полезных бактерий помогают иммунитету сохранять активность в борьбе с вредными бактериями.
Синбиотический биокомплекс Нормофлорины – содержащий живые активные лакто- и бифидобактерии и их метаболиты с противовоспалительным, антисептическим, иммуногенным и питательным действием на слизистые за многие годы зарекомендовал себя, как активный помощник и борец против патогенных бактерий для малышей и взрослых, беременных и больных с различными заболеваниями . Достаточно быстро при употреблении Нормофлоринов снимается интоксикация и восстанавливается функция кишечника, общее самочувствие.
Рекомендуется: как можно раньше начать принимать Нормофлорины в возрастных дозировках – Л – за 10-15 мин до еды утром (+ обед при запорах), Д – обед или вечер за 20 мин до еды, Б – на ночь или в микроклизме. Длительность приема 3-4 недели, до полного восстановления функции кишечника и улучшения общего самочувствия. Желательно 10-14 дней натощак принимать сорбенты – для выведения токсинов – зостерин или пекто, они уменьшают гнилостные, бродильные процессы, повышенное газообразование, улучшают работу кишечника.
Важно закрепить эффект восстановления микрофлоры, улучшить работу поджелудочной железы, печени, кишечника, иммунитет – для этого хорошо далее в течение месяца использовать функциональное питание – Гармония жизни. В её составе также содержатся живые полезные лакто- и бифидобактерии, их метаболиты и пектин. Вкусно, полезно и эффективно!
В чем отличие между мазком на флору и бакпосевом?
Многих женщин интересует вопрос про отличия бактериального посева и мазка на флору, являются ли они одним и тем же анализом, а так же есть ли между ними разница.
Мазок на флору -
это осмотр содержимого под микроскопом. Для этого производится забор материала, после чего он фиксируется специальными красителями и веществами, такими как этиловый спирт. Микроорганизмы так оказываются погибшими, и идёт подсчёт только тех, которые попадают в поле зрения. В данном случае можно увидеть лишь лейкоциты, эритроциты, качественный состав микрофлоры, а так же наличие специфических возбудителей.
Бактериальный посев - это вид лабораторного исследования при котором происходит определение роста микроорганизмов, а так же уточнение чувствительности к антибактериальным средствам. Для этого материал, полученный у женщины помещают на специальную питательную среду, не позволяя ему высохнуть, а так же с наличием питательного материала для возможного питания бактерии.
Метод является не распространённым, так как считается достаточно дорогим. При этом его эффективность достаточно высокая, это связано с тем, что в некоторых случаях можно не заметить небольшого количества бактерий, а при их росте, образовавшиеся колонии легко определяются.
Кроме того, помогает подобрать наиболее подходящее лечение. Особенно это важно при наличии рецидивирующего процесса, а так же определение специфического возбудителя.
Зачем производят чувствительность к антибиотикам при исследовании мазка?
Чувствительность к антибиотикам или антибиотикограмма – выяснение чувствительности бактерий к антибиотикам. Исследование проводят одновременно с посевом мазка при обнаружении во влагалище болезнетворных бактерий, вызывающих воспаление или половые инфекции.
Существует большое количество антибиотиков, но не все они одинаково эффективны по отношению к разным группам бактерий (на вирусы антибиотики не влияют). Случается, что после курса антибиотиков пациентка не выздоровела или болезнь вернулась через несколько дней/недель. Это произошло, потому что для лечения были назначены антибиотики, слабо влияющие на возбудителя болезни. Для того чтобы лечение было максимально эффективным необходимо определить, какие антибиотики:
- полностью уничтожают бактерию - возбудителя болезни;
- останавливают рост возбудителя;
- не влияют на жизнедеятельность данной бактерии.
На основе проведенного исследования составляется антибиотикограмма . Это перечень антибиотиков, к которым чувствительны бактерии.
Как происходит исследование на чувствительность к антибиотикам?
После того, как были определены бактерии, вызвавшие болезнь, их распределяют в несколько пробирок с питательными средами. В каждую пробирку добавляют определенный антибиотик. Пробирки помещают в термостат, где созданы оптимальные условия для их размножения.
После культивации (около 7 дней) анализируют рост бактерий в пробирках. Там, где бактерии чувствительны к антибиотику, колоний не образуется. Этот препарат оптимальный для лечения пациентки. В пробирку, где добавлены препараты, к которым антибиотики нечувствительны, рост бактерий самый интенсивный. Такие лекарственные средства не могут быть использованы для лечения данного заболевания.
Степень чистоты влагалища
По результатам мазка на флору производят оценку ее состояния. Основными показателями в данном случае являются палочки далерляйна, лейкоциты, эпителиальные клетки, а так же другие представители.
Условно состояние среды принято делить на 4 степени:
- 1 степень означает полное здоровье женщины со стороны микрофлоры. Представлена только облигатными микроорганизмами, такими как палочки Дадерляйна и лактобактерии. Именно они способствую закислённости среды, что препятствует размножению другой флоры. В данном случае не будет наблюдаться лейкоцитов, микробов, а так же эритроцитов и патогенных микроорганизмов.
- При 2 степени , самой частой группы у женщин, живущих половой жизнью, отмечается наличие не только облигатная микроорганизмов, таких как лактобактерии, но и единичных кокков. Не исключается, что могут появляться и лейкоциты, в количестве не более 10 штук. Эпителиальные клетки не должны превышать 5. Считать это патологией нельзя, так как лактобактерии справляются со своей функцией, воспалительного процесса не возникает, но данная флора может попадать от контакта с половым партнером. Кокки в норме содержатся и на головке полового члена.
- При 3 степени уже наблюдается воспалительный процесс во влагалищной среде. Это связано с тем, что происходит смена среды, она становится щелочной, а не кислой. Лактобациллы уменьшаются в количестве, а такие микроорганизмы как стрептококки, стафилококки, грибки и кишечные палочки, наоборот увеличиваются. Воспалительный процесс подтверждают и увеличенные лейкоциты, их больше 30 в поле зрения. При этом женщина может предъявлять жалобы на появление патологических симптомов, таких как зуд, жжение и выделения из половых путей.
- При 4 степени воспалительный процесс уже ярко выражен, наблюдается проявление дисбактериоза, который так же называют бактериальным вагинозом. В данном случае среда всегда будет щелочной, сдвинута почти максимально в эту сторону. Лактобактерии при этом отсутствуют, а флора представлена патогенной группой микроорганизмов. Часто можно увидеть и представителей инфекций передающихся половым путём, хотя могут быть и неспецифические. Число лейкоцитов значительно увеличивается, может достигать 50 и более. При 4 степени требуется обязательное лечение даже без отсутствия симптомов во стороны женщины.

Почему повышен уровень белых клеток?
Причинами выявления аномального показателя белых кровяных клеток чаще всего становятся воспалительные процессы:
- цервициты (процесс происходит внутри цервикального канала);
- сальпингоофориты (яичников и труб);
- эндометриты (страдают слизистая матки);
- вагиниты (внутривлагалищная патология);
- уретриты (воспаление поражает канал мочевыведения).
Инфекции, передающиеся при половых контактах, тоже вызывают повышение лейкоцитов. К числу таких относятся:
- генитальный герпес;
- цитомегаловирус;
- трихомонада;
- бледная трепонема;
- туберкулезная палочка (Коха);
- микоплазма, уреаплазма;
- гонококк;
- хламидия;
- грибы рода кандида, актиномицеты.
Превышение нормы выявляют при онкологических процессах в органах репродуктивной системы, дисбактериозе влагалища, кишечника. А также высокие лейкоциты в мазке появляются при обострении аллергического процесса, эндокринных патологиях, ослаблении местной и общей иммунной защиты, стрессах, физическом переутомлении. Нарушение выявляют у женщин после выкидыша.
Расшифровка результатов мазка
Кокковая флора
- Кокковая флора - это большая группа микроорганизмов, которая является условно-патогенной флорой для человеческого организма. При этом она включает разнообразные микроорганизмы даже на слизистой оболочке. Имеет специфическую для них форму это шарообразные или напоминающие кофейные зёрна бактерии, которые также называют кокки.
- Кроме того, в эту группу могут входить и абсолютные патогены, к ним относятся гонококки. Их вообще не должно быть во влагалище здоровой женщины, а обнаружение свидетельствует о инфекции передающейся половым путём и характеризующееся выраженной симптоматикой. Большую опасность они представляют из-за развития осложнений.
- Не всегда обнаружение кокков в мазке на флору говорит о воспалительном процессе , при этом стоит задуматься, что незначительные изменения в состоянии иммунитета, а так же нарушения гигиены и питания приводят к их быстрому росту. Они могут заносится от полового партнера, если секс осуществляется без использования средств защиты.
В мазке на флору из цервикального канала вообще не должно обнаруживаться кокковый флоры.
Кокковая флора на слизистой оболочке влагалища представлена как грамм отрицательными, так и грамм положительными микроорганизмами.
Это связано с тем, что некоторые бактерии способны окрашиваться специальным красителем, имеющим темно-синий или фиолетовый цвет. Грамм положительный микроорганизм в данном случае имеет темный синий цвет, а вот отрицательные имеют более светлый розовый.
Учёными выявлено, что те бактерии, которые не имеют возможности окрашиваться, более устойчивы к действию антибактериальных средств. Это будет связано с тем, что они имеют толстую стенку, поэтому красителю как и лекарственному препарату труднее проникнуть к полость клетки.
К наиболее распространённым грамм положительным относят стафилококков и стрептококков, которые не всегда дают воспалительного процесса во влагалище. А в мазке на флору содержатся в единичном количестве.
Грамм отрицательная флора более часто вызывает вызывает заболевания влагалища. Наиболее известным кокком считается гонококк .
Палочки Дедерлейна
- Палочки Дедерлейна это бактерия, которая будет основой для микробиоценоза влагалища. Относится она к лактобактериям, имеющим анаэробный тип жизнедеятельности. Являются представителями облигатной флоры, это связано с их симбиотический вариантом существования. В небольшом количестве их могут находить на слизистой оболочке кишечника.
- Их основной функцией является продукция молочной кислоты, которая способствует поддержанию кислой среды. Именно этот уровень pH будет оптимальным для предотвращения развития патогенных микроорганизмов.
- Данные бактерии имеют достаточно большие размеры, относительно других представителей. Кроме того, они не способны к передвижению. Во влагалище представлены несколькими видами рода Лактобацилл. В окружающей среде они крайне неустойчивы, поэтому достаточно быстро погибают.
- Кроме того, они не могут образовывать спор, для последующей защиты в окружающей среде. Чувствительны к действию химических и физических факторов. На из жизнедеятельность так же влияет состояние иммунитета организма и обмен веществ. Для его нормального функционирования требуется регулярное и полноценное питание, а так же соблюдение правил гигиены.
Лептотрикс
- Лептотрикс - это бактерия, которая относится к представителям условно- патогенной флоры.
- В организме человека проявляют жизнедеятельность на слизистой оболочке ротовой полости или влагалища. Имеют грамотрицательную характеристику.
- В норме живут и размножаются в анаэробной среде. Свою жизнедеятельность проявляют в анаэробных условиях.
- Имеют форму длинного волоса или тонкой нити, которая имеет утолщенный конец. Внешне образуют скопления, которые образуют петлевидные фрагменты
- Не способны к почкованию. В условиях окружающей среды они делятся и размножаются, чаше всего их можно обнаружить в водоеме с пресной водой или бассейне, иногда встречаются в прудах.
- При нормальном состоянии иммунитета не происходит развития воспалительного процесса . Но во время действия провоцирующего фактора окружающей среды, а так же снижении защитных сил организма. Чаще всего способом передачи будет недостаточно чистая вода, половой путь так же возможен, но встречается гораздо реже.
При отсутствии симптомов патологии наличие лептотрикс не требуется дополнительного лечения, но в случае развития появления даже незначительной клиники назначается медикаментозная терапия. Повышается частота встречаемости данной бактерии при наличии ВИЧ- инфекции.
Урогенитальные инфекции, вызываемые энтеробактериями
Урогенитальные инфекции, вызываемые энтеробактериями - заболевания, симптомы и причины
Заболевания, возбудителями которых являются граммотрицательные палочки, относящиеся к семейству Enterobacteriaceae. Урогенитальные инфекции вызывают представители родов Escherichia, Klebsiella, Enterobacter, Serratia, Hafnia, Salmonella, Edwardsiella, Citrobacter, Providencia, Proteus. Энтеробактерий можно вьщелить из влагалища при вагините, цервиците или другом воспалительном процессе. Очень часто их обнаруживают в сочетании с анаэробными микроорганизмами и трихомонадами. Наличие энтеробактерий во влагалище характерно для женщин, не соблюдающих правила личной гигиены.
Кишечная палочка (Escherichia coli) - один из представителей нормальной кишечной флоры, сапрофит толстого кишечника. Условно-патогенные и патогенные серотипы кишечной палочки обусловливают появление различных патогенетических и клинических форм инфекционного процесса. Их патогенные особенности в определенной степени коррелируют с наличием соответствующего антигена, т. е. с принадлежностью к той или иной серогруппе. При инфекциях мочевыводящих путей встречаются серогруппы 02, 06, 09 и другие, при холецистите - 01, 08, 011 и др.
Коли-инфекция мочевыводящих путей чаще наблюдается у девочек и женщин, особенно при наличии вульвитов и вульвовагинитов.
Источником заболевания являются больные коли-инфекцией или бакте-рионосители патогенных серотипов кишечной палочки. Механизм заражения фекально-оральный, иногда - половой. Возможен гематогенный путь проникновения возбудителя в почки и мочевые пути из какого-либо экстраренального очага инфекции.
У взрослых коли-инфекция чаще всего проявляется воспалительными изменениями в органах, расположенных вблизи кишечника - мочеиспускательном канале, мочевом пузыре, влагалище, матке (уретрит, цистит, пиелит, пиелонефрит, кольпит, эндометрит) или сообщающихся с кишечником - желчном пузыре, желчных путях (холецистит, холангит). У детей коли-инфекция может локализоваться в легких. Возможны генерализация инфекции и развитие сепсиса.
Нередки случаи, когда кишечная палочка в ассоциациях со стафилококком или некоторыми граммотрицательными бактериями (протеи, псевдомонас) становится причиной внутрибольничных инфекций, в частности в гинекологических клиниках, в отделениях для новорожденных.
Установить окончательный диагноз заболевания, вызванного кишечной палочкой, можно только на основании бактериологического исследования, включающего выделение чистой культуры Е. coli, ее идентификацию по морфологическим и биохимическим признакам, определение серогруппы.
Для лечения коли-инфекций используют антибиотики (полимиксин, ам-пициллин, тетрациклины и др.).
Klebsiella pneumoniae, ранее известные как возбудители заболеваний дыхательной системы, в настоящее время часто являются причиной внутриутробных инфекций, протекающих с поражением дыхательных и мочевыводящих путей. При выращивании на питательных средах эти бактерии образуют характерные слизистые колонии; при микроскопии определяют широкие полисахаридные капсулы вокруг неподвижных клеток.
Enterobacter aerogenes обнаруживают при инфекциях мочевыводящих путей и при сепсисе. Нередко обладают подвижностью, образуют слегка слизистые колонии, а некоторые штаммы - капсулу.
Serratia marcescens - мелкие палочки, которые могут образовывать в культурах интенсивный красный пигмент (варьирующий признак).
Представители рода Serratia обычно очень медленно ферментируют лактозу, некоторые штаммы - мочевину (слабо). Непигментированные варианты этих бактерий вызывают токсический сепсис.
Hafnia alvei иногда выделяют, помимо гастроэнтероколитов, также и при уретритах или вагинитах.
Бактерии из родов Edwardsiella, Citrobacter сходны между собой по биохимическим свойствам; патогенность их до последнего времени была проблематичной. Определенные серотипы встречаются при спорадических или массовых пищевых токсикоинфекциях, при инфекциях мочевых путей и др.
Представители рода Salmonella вызывают гастроэнтериты, сепсис, эндометриты, инфекции мочевыводящих путей.
Providencia в биохимическом отношении сходны с протеями, дезаминируют аминокислоты (например, лизин), не гидролизуют мочевину; их выявляют при инфекциях мочевыводящих путей, сепсисе и других заболеваниях.
Пути передачи. Большинство бактерий этого семейства составляют значительную часть нормальной аэробной флоры кишечника и обычно не вы- зывают заболеваний, а напротив, участвуют в обеспечении его нормального функционирования. Эти микроорганизмы становятся патогенными лишь в случаях проникновения их в ткани организма, особенно в мочевыводящие и желчные пути, легкие, брюшину или мозговые оболочки, где они способны вызвать воспалительный процесс. Они могут проникать в кровяное русло (при использовании венозных или уретральных катетеров); попадать в мочеполовые пути при проведении инструментальных исследований (нозокомиальная передача); вызывать инфекционные поражения мочевыводящих путей после введения контаминированных лекарственных препаратов, особенно после внутривенного их применения. Возможен половой путь передачи.
Эпидемиология и общая патология. Кишечная палочка и некоторые другие бактерии семейства Enterobacteriaceae поселяются в кишечнике ребенка уже через несколько дней после его рождения и с этого момента составляют основную часть нормальной аэробной микрофлоры организма. При возникновении воспаления, независимо от клинической картины заболевания и этиопатогенеза, в мочевые пути нередко одновременно попадает большое количество различных видов микроорганизмов. В течение непродолжительного времени один из них начинает доминировать, угнетая рост других.
Доминирующий вид становится причиной возникновения около 80 % всех бактерий. Когда иммунные механизмы организма не реагируют на какой-либо микроорганизм, последний быстро приживается в мочевыводящей системе. Например, лица с группой крови III (В) не вырабатывают антител против Е. coli серотипа 086 из-за идентичности антигенов. Согласно клиническим наблюдениям, такие лица более подвержены коли-инфекциям, чем люди с другими группами крови.
Инфекции мочевой системы могут возникать после катетеризации мочевого пузыря, возможны бактериемия и уросепсис. Часто бактериемия диагностируется в ложе предстательной железы после операции по ее удалению (аденомэктомия) вследствие цистита, атонии мочевого пузыря, иногда в результате образования камня, сужения мочеиспускательного канала, возобновления перенесенного в прошлом пиелонефрита или бессимптомной бактериурии. Инфекция может быть внесена постоянным катетером во время операции или чаще непосредственно после вмешательства. Нередко длится месяцами. При аденоме предстательной железы обычно из самой железы не выделяют граммотрицательных бактерий. Однако, инфекционные осложнения в мочевой системе обусловлены именно этими микроорганизмами.
В ряде случаев у больных бактериурией повышается кровяное давление. Наблюдается и обратное явление: при повышенном кровяном давлении развивается бактериурия, которая может перейти в пиелонефрит и осложнить течение гипертонии. Поэтому при возникновении одного из этих состояний надо предполагать и возможность развития другого.
Бактерии сем. Enterobacteriaceae часто обусловливают вторичные инфекции, в том числе пневмонии, эндокардитов, бактериемии, в особенности у лиц, принимающих наркотики, и у пациентов клиник.
Клинические проявления. Проявления инфекций, вызванных бактериями сем. Enterobacteriaceae, зависят от локализации патологического процесса. Они не могут быть дифференцированы с другими бактериальными инфекциями на основании одних лишь симптомов и признаков заболевания, поэтому очень важно определить возбудителя инфекции мочеполовой системы, в том числе видовую и типовую характеристику, количество его в 1 мл свежей мочи и чувствительность к антибактериальным средствам. Системное изучение видовых, типовых и других особенностей микроорганизмов - возбудителей инфекций мочеполовой системы имеет существенное значение для выяснения патогенеза уроинфекций и определения методов их терапии.
Диагностика. В зависимости от локализации патологического процесса для исследования используют отделяемое половых органов, мочу, кровь, спинномозговую жидкость и др. В окрашенных мазках обнаруживают грам-мотрицательные короткие палочки, которые могут образовывать цепочки; они очень похожи друг на друга и лишь наличие широких капсул имеет диагностическое значение для рода Klebsiella. Исследуемый материал одновременно наносят на кровяной агар и среды, содержащие специальные красители и углеводы, что позволяет быстро дифференцировать ферментирующие и неферментирующие колонии. Бактерии, выделенные на этих средах, в дальнейшем идентифицируют с помощью биохимических и серологических реакций. Возможна быстрая предварительная идентификация по способности микроорганизмов ферментировать лактозу.
Лечение и профилактика. Выраженным противомикробным действием в отношении бактерий сем. Enterobacteriaceae обладают ампициллин, тетрациклины, аминогликозиды, гюлимиксины, сульфаниламиды. Однако, чувствительность к этим препаратам у отдельных штаммов различна, поэтому ее необходимо определять лабораторными методами. Нередко встречается множественная лекарственная устойчивость.
При лечении эффект может быть достигнут при одновременном применении аминогликозидов и фурагина или ампициллина; триметоприма с сульфа-метоксазолом и полимиксином. Целесообразны и другие комбинации антибактериальных средств, назначение препаратов, потенцирующих действие антибиотиков, повышающих защитные механизмы организма больных, способствующих доставке антибактериальных средств к очагам поражения и обеспечивающих их терапевтическую концентрацию в тканях и сыворотке крови. Профилактика и эффективность борьбы с этими инфекциями во многом зависят от содержания рук в чистоте, строгого соблюдения правил асептики и антисептики (стерилизации инструментария, дезинфекции оборудования), осторожности в назначении внутривенных препаратов и личной гигиены мочеполовых путей. Очень важно помнить, что многие граммотрицательные бактерии являются условно-патогенными и вызывают развитие заболевания в ослабленном организме. В лечебных учреждениях эти бактерии нередко передаются персоналом, а также через инструменты или препараты для парентерального введения.
Частыми возбудителями инфекции мочевыводящей системы являются бактерии рода Proteus из сем. Enterobacteriaceae. Это граммотрицательные подвижные аэробные палочки; не ферментируют лактозу; продуцируют уреазу, что приводит к быстрому расщеплению мочевины с образованием аммиака. Имеют тенденцию к «роению» и быстро распространяются по поверхности плотной питательной среды. Добавление к питательной среде фенилэтилового спирта или 0,1 % хлоралгидрата угнетает «роение». Протеи плохо растут в кислой среде. Пути передачи. Протеи, как и другие представители сем. Enterobacteriaceae, вызывают заболевания у людей только в тех случаях, когда выходят за пределы своего нормального места обитания (пищеварительный тракт). Наблюдаются и нозокомиальная передача, распространение инфекции половым путем, а также при несоблюдении правил личной гигиены.
Эпидемиология и общая патология. Протеи нередко обнаруживаются при хронических инфекциях мочевыводящих путей, а также при бактериемиях, пневмониях и очаговых поражениях у ослабленных больных или у получающих препараты внутривенно. Первое место среди них занимает Proteus mirabilis, являющийся единственным индолнегативным микроорганизмом среди представителей этого рода. Затем следуют Proteus morganii и Proteus rettgeri. Реже выделяют Proteus vulgaris.
Выше упоминалось о способности протеев образовывать уреазу, которая разлагает мочевину до аммиака, что способствует образованию фосфатных камней. Аммиак токсичен для почек, вызывает некроз почечной ткани, микроабсцессы. Наступает инактивация комплемента, содержащегося в моче. Для бактерий появляется больше возможностей беспрепятственно размножаться в почечной ткани, т. е. они становятся более инвазивными. Инфекции, вызванные протеями, продуцирующими уреазу, обусловливают более сильную интоксикацию и разрушение почечной ткани.
Клинические проявления. Бактерии рода Proteus часто встречаются при осложнениях калькулезного пиелонефрита, врожденных пороках развития, после хирургических операций. В этих случаях нередко выделяют различные бактерии сем. Enterobacteriaceae. Впоследствии в моче обнаруживаются протеи, которые обусловливают хроническое, осложненное течение инфекции мочевыводящей системы.
Лечение и профилактика. Заболевания, вызванные протеями, необходимо лечить препаратами, чувствительными к данным микроорганизмам. При этом следует учитывать, что чувствительность к антибиотикам у различных штаммов протеев в значительной степени варьирует. Наиболее активными препаратами являются гентамицин и амикацин. Рост P. mirabilis нередко угнетается пенициллином и ампициллином. Показано назначение цефалоспоринов (цефотаксима, или клафорана).
Профилактика протейных инфекций, как и других инфекционных заболеваний, должна осуществляться путем организации и проведения комплекса мероприятий, направленных на выявление источника инфекций, механизма передачи и восприимчивости организма больного. Распространение инфекции необходимо приостановить с помощью методов асептики и антисептики. Это в полной мере относится и к внутрибольничной инфекции, обусловленной протеями.
Расшифровка показателей
Таблица расшифровки показателей
Анализ кала
Как выявить чрезмерное размножение Enterobacter cloacae? Это можно сделать с помощью анализов кала или мочи на бакпосев. Рассмотрим эти исследования более подробно.

Концентрацию Enterobacter cloacae в кале определяют во время проведения анализа на дисбактериоз кишечника. Это исследование назначают, если у пациента имеются следующие симптомы:
- длительное повышение температуры до +38 градусов;
- периодическая рвота;
- диарея;
- примесь крови и слизи в испражнениях.
На пробу берут небольшой кусочек биоматериала, желательно с примесью слизи или крови (если есть). Кал необходимо доставить в лабораторию в течение 1 часа. Специалисты проводят посев фекалий на питательные среды. Через 5 дней бактерии в биоматериале начинают размножаться. После этого подсчитывается количество микроорганизмов в 1 г кала. Их концентрацию измеряют в КОЕ (колониеобразующих единицах).
Мазок на флору при беременности
Показано сдавать всем женщинам, у которых диагностирована беременность. Это связано с тем, что именно от состояния местного иммунитета во многом зависит течение беременности, а так же развития плода. Минимальным считается двукратный забор материала.
- Во время беременности происходит снижение иммунитета, связанное с гормональными перестройками, поэтому высока вероятность появления у женщины патогенной флоры. Нарушение флоры в мазках говорит о патологическом процессе, который в большинстве случаев требует обязательного лечения. Особенно это касается выявления патогенной флоры, которая при сохранении на слизистой влагалища во время родов может привести к заражению плода. Поэтому женщинам производят забор материала и при необходимости при планировании естественных родов проводят санацию слизистой.
- Чаще всего у беременной женщины в мазках на флору выявляется мицеллой дрожжевого грибка, который вызывает порой выраженный дискомфорт.
- Одним из самых опасных осложнений, связанных с нарушением флоры влагалища , являются истмико-цервикальная недостаточность, проникновение возбудителей к плодным оболочкам, их воспаление и истончение.
В результате чего можно сделать вывод, что данный мазок будет очень важным диагностическим минимумом для предотвращения осложнений, так как при своевременной диагностике возможно назначить лечение, способное нормализовать состояние.
Изменяется ли показатель с возрастом?
Количество лейкоцитов в мазках не должно сильно отличаться по возрасту. У маленьких девочек, молодых и пожилых женщин в норме показатели могут лишь незначительно варьировать.
Результат анализа напрямую зависит от гормонального фона. Поэтому нередко у девочек пубертатного возраста обнаруживается повышенное содержание белых кровяных телец в мазке. А также увеличение числа защитных клеток свыше нормы происходит, если половые органы ребенка или девушки инфицируются болезнетворными микроорганизмами. Такое происходит при нарушении правил индивидуальной гигиены, пользовании чужим полотенцем, мочалкой, бельем.

Лейкоциты в окрашенном мазке
Аномальное явление часто сопровождает период угасания репродуктивной функции. Изменение гормонального баланса становится причиной сухости слизистой влагалища и травмирования стенок органа из-за зуда. Это также вызывает повышенное содержание лейкоцитов, обнаруженных в мазке.
После 50 лет организм многих женщин вырабатывает большее количество лейкоцитов, чем прежде. Анализ показывает превышение белых кровяных клеток на 1-2 единицы. Нормы лейкоцитов в крови и моче у женщин.
Значительное превышение нормы лейкоцитов в мазке у женщины преклонного возраста сигнализирует о наличии проблемы. Требуется дополнительное обследование и лечение.
У некоторых женщин на протяжении долгого периода анализы могут показывать число защитных тел, превышающее норму. При этом никаких признаков патологических процессов у дам не выявляют и другие анализы. Полимеразная цепная реакция, иммуноферментное исследование крови показывают норму. Такое состояние не требует назначения лекарственной терапии. Но регулярное посещение гинеколога и анализ на микрофлору влагалища обязательны.
Как поддерживать микрофлору влагалища?
Для поддержания нормальной микрофлоры женщине требуется соблюдать несколько правил:
- Регулярно проводить гигиенические мероприятия, с использованием специализированных средств.
- Избегать частого спринцевания.
- Не применять без назначения врача лекарственные препараты.
- При сексуальных контактах с непостоянным половым партнером использовать барьерные методы контрацепции.
- Регулярно проводить гинекологический осмотр и диагностику на инфекции передающиеся половым путём.
- Следить за состоянием иммунитета, а так же обменом веществ и эндокринными патологиями.
- Поддерживать рацион питания.
Патогенность
При неблагоприятных условиях микроорганизмы Enterobacter cloacae могут вызывать воспалительные процессы в разных органах. Обычно это происходит при резком ослаблении организма или на фоне других заболеваний. Бактерии могут поражать не только ЖКТ, но и другие органы: легкие, почки, мочевой пузырь. Это приводит к появлению следующих патологий:
- дисбактериоза кишечника;
- острого пиелонефрита;
- цистита;
- аспирационной пневмонии.
Активно размножаясь, энтеробактеры вытесняют полезные микроорганизмы. В результате у человека нарушается микрофлора в органах ЖКТ. Это приводит к ухудшению самочувствия, дальнейшему снижению иммунитета и высокой подверженности инфекциям.

Бактериальный вагиноз
Бактериальный вагиноз ̶ это нарушение баланса влагалищной микрофлоры при единичных лейкоцитах и эпителиальных клетках (рН более 4,5).
Бактериальный вагиноз представляет собой заболевание полимикробной этиологии, которое регистрируется у 25 - 50% женщин, посещающих гинекологические клиники.
Исследования выявили, что бактериальный вагиноз увеличивает риск передачи ВИЧ и других передаваемых половым путем заболеваний.
Факторами риска его развития является смена полового партнера, спринцевания, курение и небезопасные сексуальные практики.
Рецидивирующий бактериальный вагиноз является серьезной проблемой для многих женщин, имеет частоту рецидивов более, чем у 50 % пациенток в течение 12 месяцев после лечения.
Для бактериального вагиноза, как правило, характерны нарушения нормальной экосистемы влагалища, отмечается уменьшение количества лактобактерий, а также увеличение количества различных грамотрицательных и/ или анаэробных бактерий.
Значительное увеличение влагалищных анаэробов при бактериальном вагинозе связано с повышенной выработкой протеолитических ферментов и последующим разрушением влагалищных пептидов до аминов.
В щелочной среде амины становятся зловонными, становятся причиной типичных выделений из влагалища и провоцируют выброс провоспалительных цитокинов, таких как ИЛ-1β и ИЛ-8.
Женщины с бактериальным вагинозом, как правило, жалуются на выделения из влагалища с неприятным «рыбным» запахом. Вместе с тем, у многих женщин с бактериальным вагинозом нет никаких проявлений и жалоб.
Форма выпуска и состав
Препарат имеет вид таблеток, покрытых растворимой пленкой бежевого цвета. В состав каждой входят:
- действующее вещество (3 млн МЕ);
- целлюлоза кристаллическая;
- повидон;
- кросповидон;
- диоксид кремния дегидратированный;
- стеарат магния.
Таблетки расфасовываются в контурные ячейки по 5 или 10 шт. Картонная коробка содержит 2 блистера. Таблетки могут поставляться и в стеклянных банках по 10 шт.
Фармакологические свойства Спирамицина
Фармакодинамика
Лекарственное средство относится к антибактериальным средствам группы макролидов. В малых и средних дозах подавляет размножение патогенных микроорганизмов. В высоких дозах способствует гибели бактерий. Вещество встраивается в 50S субъединицу бактериальной рибосомы и блокирует реакции транспептидации и транслокации.
В отличие от других макролидов, препарат способен соединяться с несколькими компонентами субъединицы. Более устойчивая связь с рибосомами обеспечивает длительное бактериостатическое действие. Препарат может накапливаться в бактериальной клетке в больших количествах. Антибиотик активен в отношении:
- стафилококков (в том числе чувствительных к метициллину штаммов золотистого стафилококка);
- стрептококков;
- менингококков;
- гонококков;
- клостридий;
- дифтерийной палочки;
- хламидий;
- микоплазмы;
- трепонемы бледной;
- лептоспир;
- кампилобактера;
- токсоплазмы.
Переменной чувствительностью обладает гемофильная палочка. Антибиотик не действует на энтеробактерии и псевдомонады.
Фармакокинетика
Препарат быстро всасывается, однако в кровь проникает лишь 10-60% действующего вещества. Оно распределяется по органам и тканям, не попадая в спинномозговую жидкость и головной мозг.
С белками плазмы взаимодействует незначительная часть действующего вещества. В печени антибиотик преобразуется в активные метаболиты.
90% препарата выводится с каловыми массами. Период полувыведения длится 8 часов.
Показания к применению Спирамицина
Препарат применяется при:
- остром внебольничном воспалении легких (в том числе вызванном микоплазмами и хламидиями);
- остром воспалении слизистых оболочек бронхов;
- обострении хронического бронхита;
- гайморите;
- ангине;
- воспалении среднего уха;
- хламидийном артрите и конъюнктиве;
- остеомиелите и бактериальном артрите;
- бактериальных поражениях предстательной железы;
- инфекционных уретритах (в том числе хламидийного и гонорейного характера);
- инфекциях, передающихся половым путем;
- гнойных поражениях мягких тканей (инфицированных аллергических и псориатических высыпаниях, абсцессах, флегмонах, рожистом воспалении);
- токсоплазмозе (в том числе у беременных женщин);
- профилактике менингококкового поражения мозговых оболочек у пациентов, контактировавших с зараженными;
- профилактике ревматического поражения суставов и мягких тканей;
- устранении бактерионосительства коклюшной и дифтерийной палочки.
Противопоказания
Список противопоказаний к применению Спирамицина включает:
- индивидуальную непереносимость действующего вещества и вспомогательных компонентов;
- недостаток фермента глюкозо-6-фосфатдегидрогеназы (препарат может способствовать развитию гемолитической анемии);
- закупорку желчевыводящих протоков.
Способ применения и дозировка Спирамицина
При пневмонии и других инфекционных заболеваниях принимают по 3 млн МЕ спирамицина 2-3 раза в сутки. Таблетки пьют после приема пищи. Суточная доза не должна превышать 9 млн МЕ. Рекомендованная дневная доза при профилактике менингококковых инфекций - 6 млн МЕ. Ее распределяют на 2 применения. Курс длится 5 дней.
Побочные действия
На фоне приема Спирамицина могут возникать следующие нежелательные последствия:
- Признаки поражения желудочно-кишечного тракта. Наиболее часто возникает тошнота, которая может завершаться приступами рвоты. Крайне редко наблюдается изъязвление слизистых оболочек пищевода, желудка и кишечника. Прием высоких доз препарата при лечении криптоспоридиоза у больных СПИДом может способствовать прободению кишечных стенок.
- Неврологические нарушения. Часто возникают головные боли и головокружения. В редких случаях появляются парестезии, нарушение координации движений, проблемы со сном, изменение вкусового и зрительного восприятия.
- Признаки поражения печени. Прием Спирамицина может способствовать преходящему повышению активности печеночных ферментов и развитию неинфекционного гепатита.
- Нарушение функций кроветворной системы. В редких случаях возникает острый гемолиз. Препарат может способствовать изменению состава крови.
- Сердечно-сосудистые нарушения. Прием антибиотика приводит к удлинению интервала QT на кардиограмме.
- Аллергические реакции. При использовании Спирамицина возникают высыпания по типу крапивницы и кожный зуд. В редких случаях развиваются отеки лица и гортани, анафилактоидные реакции.
Передозировка
Передозировка способствует увеличению интенсивности побочных эффектов. При употреблении больших доз препарата возникают диарея и упорная рвота, нарушается сознание. Специфический антидот не найден. При подозрении на передозировку пациента госпитализируют. В стационаре вводят средства симптоматической терапии.
Особые указания
Применение при беременности и лактации
При наличии строгих показаний препарат может назначаться беременным женщинам. Активное вещество выделяется с грудным молоком, поэтому на время лечения грудное вскармливание приостанавливают.
Применение в детском возрасте
Таблетки не назначают детям младше 12 лет.
Применение в пожилом возрасте
При лечении пациентов старше 65 лет может потребоваться коррекция дозы.
При нарушениях функции почек
При заболеваниях выделительной системы снижения дозы Спирамицина не требуется.
При нарушениях функции печени
При болезнях печени требуется постоянный контроль активности печеночных трансаминаз.
Лекарственное взаимодействие
Не рекомендуется применять препарат в сочетании с лекарственными средствами, содержащими алкалоиды спорыньи. При использовании антибиотика в сочетании с леводопой и карбидопой период полувыведения последних удлиняется. Так как в метаболизме препарата не участвуют изоферменты Р450, он не вступает в реакцию с теофиллином и циклоспорином. Антибиотик несовместим с алкоголем, поэтому в период лечения нужно исключать употребление спиртных напитков.
Аналоги
Похожим действием обладают следующие лекарственные средства:
- Ровамицин;
- Спирамицина адипинат.
Сроки и условия хранения
Таблетки хранят в темном месте, не допуская перегревания и попадания влаги. Срок годности - 48 месяцев с даты производства.
Depositphotos/lanakhvorostova
Мазок на флору является неотъемлемой процедурой, которую выполняют женщине, посетившей гинеколога. Этот простой и доступный анализ позволяет обнаружить множество патологических состояний, которые, порой, не проявляют себя клинически. К таким заболеваниям относится молочница, бактериальный вагиноз, кольпит, ИППП и другие.
Показания
Мазок на флору у женщин выполняется в следующих случаях:
- Неприятные ощущение в области преддверия влагалища: зуд или жжение;
- Боли или рези в нижней части живота;
- В качестве профилактического мероприятия;
- При планировании беременности;
- На фоне длительной антибиотикотерапии.
Подготовка
Мазок на микрофлору сдавать можно вне зависимости от дня менструального цикла. Исключением являются дни непосредственной менструации. Дело в том, что месячные кровотечения влияют на результативность анализа и могут привести к ложноположительным или ложноотрицательным результатам. Наилучшими для сдачи мазка считаются дни, предшествующие наступлению нового менструального цикла либо сразу после критических дней.
- Спринцевания;
- Суппозиториев;
- Кремов;
- Таблеток;
- Любрикантов.
Непосредственная подготовка к манипуляции взятия мазка на микрофлору у представительниц прекрасного пола заключается в гигиенической обработке наружных половых органов, которая производится в предшествующий день вечером. Интимная гигиена подразумевает мытье с использованием теплой проточной воды без мыла.
Анализ полученных результатов
При получении результатов мазка, в нем могут быть обнаружены следующие включения:
- Лейкоциты;
- Эпителий плоский;
- Слизь;
- Лактобактерии;
- Дрожжи и дрожжеподобные грибки;
- «ключевые клетки»;
- Трихомонада;
- Гонококки;
- Кишечная палочка;
- Стрепто-, стафило-, энеторококки.
Часть из них являются нормой и составляют биоценоз во влагалище абсолютно здоровой женщины. Наличие же некоторых бактерий, а также повышенное содержание условно-патогенных бактерий свидетельствует о присутствии того или иного патологического процесса.
Правильная расшифровка мазка на микрофлору у женщин очень важна на этапе предварительной диагностики заболевания.
Итак, мазок на микрофлору может иметь такие буквенные обозначения и сокращения:
- «V» - сокращенное обозначение vagina, или влагалища. Все, что указано напротив этой графы, относится к флоре, которая находится во влагалище.
- «C» - сокращенное обозначение cervix, или шейки матки. Соответственно отражает резултат микрофлоры в канале шейки матки.
- «U» - буквенное обозначение uretra, или мочеиспускательного канала. Значения рядом с этой буквой будут пониматься врачом как показатели флоры в уретре.
- «L» - мазок на флору отражает количество лейкоцитов.
- «Эп» - плоский эпителий.
- «abs» - латинское обозначение, которое следует интерпретировать как отсутствие чего-либо. «gn» - обозначение гонококков, микроорганизмов, вызывающих гонорею.
- «trich» - сокращенное название еще одной патологической бактерии, трихомонады, которая вызывает трихомониаз.
Мазок на флору у женщин норма таблица, которая наглядно продемонстрирует результаты анализа:
| Показатель | Норма | ||
|---|---|---|---|
| V | U | C | |
| Лейкоциты (L) | 0-10 | 0-5 | 0-30 |
| Эпителий плоский (эп.) | До 5-10 в поле зрения | До 5-10 в поле зрения | До 5-10 в поле зрения |
| Слизь | умеренно | Умеренно/отсуствует | умеренно |
| Дрожжи, дрожжеподобные грибы, грибы рода кандида | отсутствуют | отсутствуют | отсутствуют |
| Гонококки | отсутствуют | отсутствуют | отсутствуют |
| Ключевые клетки | отсутствуют | отсутствуют | отсутствуют |
| Трихомонады | отсутствуют | отсутствуют | отсутствуют |
| Тламидии | отсутствуют | отсутствуют | отсутствуют |
Отклонения показателей влагалищного мазка от нормы
Отклонение результатов от нормы в зависимости от показателя следует интерпретировать следующим образом:
- При увеличении числа лейкоцитов следует заподозрить наличие воспалительного процесса. В норме состояние лейкоцитоза может наблюдаться только у беременных женщин. У них показатель может повышаться до 20-30 в поле зрения.
- Плоский эпителий у мазке у женщин может отклоняться от нормальных значений как с сторону увеличения, так и уменьшения. Полное его отсутствие свидетельствует об атрофических процессах в матке, что обычно происходит при недостатке гормона эстрогена. Повышенное количество, в свою очередь, свидетельствует в пользу воспаления в организме женщины.
- Слизь вырабатывается в норме только во влагалище и канале шейке матке. Обильное слизеотделение - еще один признак воспаления.
- Лактобактерии в мазке у женщин и другие грамм-положительные палочки, при их снижении, увеличивают риск воспаления за счет низкого иммунного ответа.
- Наличие патогенных микроорганизмов (трихомонад, гонококков и хламидий) являются показателем наличия таких заболеваний, как трихомониаз, гонорея и хламидиоз соответственно.
- Появление ключевых клеток характерно для такой патологии, как бактериальный вагиноз.
- Мазок на флору у женщин, содержащий дрожжи, грибы рода Candida, свидетельствует о наличии молочницы у нее.
- Повышенное содержание в мазке условно-патогенных кокков является показателем инфекции в половых органах женщины.
- Появление в мазке кишечной палочки (E.Coli) означает, что флора концевого отдела кишечника (прямой кишки) попала во влагалище. Это могло произойти при неправильной гигиене, ношении стрингов. Кишечные палочки, обнаруженные в мазке у женщин, сопровождают развитие бактериального вагиноза.
Степени чистоты влагалища
Итак, степень чистоты влагалища может быть одной из 4 степеней в зависимости от результатов, которые показал мазок на флору.
- I степень чистоты - характеризуется нормальным уровнем лейкоцитов, умеренным количеством слизи и плоского эпителия в мазке. Патогенная, а также условно-патогенная флора отсутствует. Микрофлора влагалища в основном представлена различными видами лактобактерий. Первая степень чистоты влагалища является идеальной, она символизирует о правильной микрофлоре, крепком иммунитете женщины. Встречается довольно редко.
- 2 степень чистоты - уровень лейкоцитов по-прежнему находится в пределах нормы, а слизи и эпителия содержится в умеренных количествах. Однако флора влагалища состоит не только из лактобактерий, но и из кокков или дрожжевых грибов. Такая степень чистоты гинекологического мазка свидетельствует о снижении местной защиты и повышенном риске воспалительного процесса. Относится к варианту нормы. Самый частый вариант, который наблюдается у женщин.
- 3 степень чистоты - характеризуется повышением количества белых клеток крови (лейкоцитов), что говорит о наличии воспалительного процесса в организме женщины. Состав микрофлоры при этом в основном представлен патогенными бактериями: дрожжами, кокками. Лактобактерии в мазке у женщин обнаруживаются в небольшом количестве. При наличии 3 степени чистоты, женщине в обязательном порядке показано лечение.
- 4 степень чистоты - лейкоциты в значительной мере превышают норму и иногда покрывают все поля зрения, не поддаваясь счету. Лактобактерии в мазке отсутствуют, а флора влагалища представлена патогенными микробами. Эпителий плоский в мазке и слить определяются в больших количествах. Такая степень чистоты - сигнал к экстренному началу противовоспалительной терапии.
Таким образом, мазок на флору является важным анализом в помощь гинекологу для постановки предварительного диагноза и выявления воспалительного процесса в гинекологической сфере у женщины. После этого анализа могут потребоваться дополнительные, такие, как посев флоры и определение чувствительности к антибактериальным лекарственным средствам, которые в комплексе помогут врачу назначить адекватное лечение.
Мазок на флору у женщин врач берет во время каждого посещения кабинета гинеколога, как в целях профилактики, так и при обращении пациентки с жалобами. Это простое, но в тоже время достаточно информативное исследование, которое позволяет выявить воспалительные и инфекционные процессы в органах мочеполовой системы, в том числе скрытого течения.
Как правильно подготовиться женщине к мазку на флору?
В большинстве случаев какой-либо специальной подготовки к взятию мазка не требуется, но для того, что результаты анализа были максимально точными, некоторые правила все же существуют:
- за 3 дня до взятия мазка женщине следует отказаться от половых сношений или использовать презерватив – это необходимо для того, чтобы при изучении мазка не определялась мужская семенная жидкость;
- мазок на флору не сдают во время менструации или в первые 2 дня после нее – это может повлиять на достоверность результатов;
- утром, накануне процедуры, следует произвести тщательный туалет наружных половых органов;
- не опорожнять мочевой пузырь за 2 часа до взятия мазка – моча может смыть все патогенные бактерии и грибы со слизистых оболочек, в результате чего результат исследования будет недостоверным;
- не проводить спринцевания и не использовать антибактериальное мыло за 2-3 дня до взятия мазка – это также может привести к неправильным результатам мазка;
- сдавать мазок до начала использования каких-либо вагинальных суппозиториев, таблеток, мазей.
Как производится взятие мазка на флору женщине?
Мазок на флору женщине проводится во время планового или экстренного обследования у гинеколога. Положение женщины, лежа на спине на гинекологическом кресле. При помощи специальной щеточки-палочки врач берет образец выделений из уретры, цервикального канала и влагалища. Образец слизи наносится на чистое предметное стекло, которое в последующем изучают под микроскопом.
В некоторых случаях при необходимости и подозрении на инфекции, для уточнения возбудителя заболевания, мазок сеют на питательную среду.
Норма мазка на флору у здоровой женщины
При изучении мазка на микрофлору обращают внимание на наличие и количество таких показателей, как:
- эпителиальные клетки;
- лейкоциты;
- палочки Додерлейна;
- грибы;
- возбудители инфекций, передающихся половым путем (трихомонад, гонококков, уреаплазм, микоплазм);
- слизь;
- ключевые клетки (видоизмененные, атипичные).
В уретре, цервикальной канале и влагалище может находиться разное количество указанных компонентов, о нормах подробнее представлено в таблице.
Таблица – норма показателей мазка на микрофлору у здоровой взрослой женщины
|
Показатели мазка |
|||
|
Лейкоциты |
От 0 до 5 в поле зрения |
До 8-10 в поле зрения |
От 12 до 28 в поле зрения |
|
Эпителиальные клетки |
До 5-10 в поле зрения |
До 10 в поле зрения |
До 10 в поле зрения |
|
Дрожжеподобные грибы Кандида |
Не выявлено |
Отсутствуют |
Отсутствуют |
|
Присутствует в умеренном количестве |
Присутствует в умеренном количестве |
||
|
Гонококки, трихомонады, уреаплазмы, микоплазмы, кишечная палочка |
Не выявлено |
Не выявлено |
Не выявлено |
|
Ключевые клетки (атипичные) |
Не выявлено |
Не выявлено |
Не выявлено |
|
Палочки Дедерлейна |
Не выявлено |
Выявлено в большом количестве (лактобациллы) |
Не выявлено |
Отдельно следует сказать о палочках Дедерлейна (лактобактериях влагалища). Их количество в вагине у здоровой взрослой женщины определяет степень чистоты влагалища, которых всего четыре:
- 1 степень чистоты – является идеальным вариантом, палочек Дедерлейна в мазке много, эпителия и лейкоцитом по несколько штук в поле зрения;
- 2 степень чистоты – самый распространенный вариант, лейкоциты в норме, слизь и эпителиальные клетки в умеренном количестве, палочек Дедердейна в вагине достаточное количество;
- 3 степень чистоты – в мазке выявляется большое количество слизи, лейкоцитов и эпителия, иногда могут выявляться грибки рода Кандида, лактобактерий мало;
- 4 степень чистоты – лактобактерий очень мало или они отсутствуют, лейкоцитов и эпителиальных клеток очень много, присутствуют грибки рода Кандида в большом количестве, могут выявляться патогенные возбудители инфекции.
Если 1 и 2 степени чистоты влагалища являются вариантами нормы, то 3 и 4 степени указывают на наличие серьезного воспалительного процесса в органах малого таза, свидетельствует о дисбактериозе влагалища и требует незамедлительного лечения.
Незначительные погрешности в результатах имеют место быть и часто обусловлены неправильной подготовкой к мазку, недостаточно тщательной гигиеной половых органов, спринцеванием накануне или половыми актами.
Показания к сдаче мазка
Дважды в год любая здоровая женщина репродуктивного возраста должна в обязательном порядке посещать кабинет гинеколога с целью осмотра. Это позволит вовремя выявить любые отклонения от нормы и провести адекватное лечение при необходимости. Показаниями для срочного обращения к гинекологу и сдачи мазка на микрофлору являются:
- подозрение на беременность;
- появление усиленных обильных выделений из влагалища;
- творожистые выделения из половых путей и зуд гениталий;
- боль и сильное жжение при опорожнении мочевого пузыря;
- появление зеленых, желтых или гнойных выделений из половых путей с неприятным запахом;
- рези и боль во время полового акта;
- частые и болезненные позывы к мочеиспусканию.
Подробнее о расшифровке результатов мазка
В мазке из уретры здоровой взрослой женщины в норме не должно быть более 5 лейкоцитов и эпителиальных клеток в поле зрения. Увеличение этих показателей может свидетельствовать о протекании (в том числе латентном) воспалительно-инфекционных процессов в мочеиспускательном канале, а именно:
- уретрит;
- цистит (острый или хронический);
- мочекаменная болезнь;
- наличие песка или камней в мочевом пузыре и мочеточниках;
- поражение мочеполового тракта гонококками и трихомонадами.
В некоторых случаях результатом увеличения эпителия и лейкоцитов в мазке является игнорирование женщиной правил личной интимной гигиены или неправильный забор материала для исследования. В такой ситуации мазок следует сдать повторно и если результаты исследования будут снова далеки от нормы, то необходимо искать причину отклонений.
Выявление в мазке дрожжеподобного грибка рода Кандида свидетельствует о вагинальном кандидозе и требует лечения. Игнорирование грибковой инфекции часто приводит к распространению патологического процесса на матку и придатки, и развитие в них воспалений. У беременных женщин кандидоз влагалища, не вылеченный до родов, может стать причиной разрывов тканей в родах в результате их чрезмерной мацерации (мокнутия) и рыхлости от выделений.
В норме у здоровой женщины не выявляются видоизмененные ключевые или атипичные клетки. Присутствие в мазке не характерных клеток требует проведения дополнительного детального исследования, кольпоскопии, гистологического изучения материала (биопсии), консультации онколога при необходимости.
Увеличение содержания слизи в мазке на флору и выявление большого количества лейкоцитов во влагалище сигнализирует о следующих патологиях:
- кольпит;
- вагинит;
- уретрит;
- цервицит;
- эндоцервицит;
- эндометрит;
- аднексит;
- сальпингит и сальпингооофорит;
- вульвовагинит.
Выявление большого количества лактобактерий во влагалище (более пределов нормы) является одним из признаков беременности, что связано с повышением местного иммунитета. Отсутствие палочек Дедерлейна во влагалище является первым признаком бактериального вагиноза, для которого характерно выделение большого количества слизи зеленого или серого цвета из половых путей с неприятным «рыбным» запахом.
Мазок на флору у женщин во время беременности
За весь период вынашивания малыша мазок на флору женщина сдает не менее 3 раз: при постановке на учет, перед уходом в декрет на 30 неделе и непосредственно незадолго до предполагаемой даты родов.
Показатели мазка на флору у беременной женщины несколько отличаются от показателей не беременной пациентки. Например, количество палочек Дедерлейна у беременной увеличивается в несколько десятков раз, в результате чего во влагалище создается кислая среда. Это нормальное состояние, при котором повышается защита плода от проникновения в матку болезнетворных возбудителей.
Также в мазке на флору у беременной женщины может выявляться большее количество эпителиальных клеток и лейкоцитов, что связано с изменением гормонального фона, усилением выделений и изменение рН влагалища. В остальном особенных отличий нет, при выявлении патогенных возбудителей или дрожжеподобных грибков в мазке будущей маме будет назначено щадящее лечение в форме мазей и свечек для вагинального использования.
Мазок из влагалища относится к частым гинекологическим процедурам. Непосредственно это исследование помогает установить состав микрофлоры половых органов у женщин, выявить возбудителей гинекологических заболеваний. Рассмотрим подробнее процедуру, назовем цели и особенности ее проведения, показатели нормы.
Что показывает мазок из влагалища?
Женщин, которые направлены на данное исследование впервые, часто интересует вопрос касающийся того, что показывает гинекологический мазок и для чего проводится. Данное микроскопическое, лабораторное исследование, характеризует содержание микрофлоры в мочеиспускательном канале (уретре), влагалище и шейке матки. Непосредственно данные органы мочеполовой системы женщины подвергаются воздействиям патогенных микроорганизмов.
По результатам исследования, врач может судить об общем состоянии половой системы, выявить присутствующие нарушения на ранних стадиях, когда они не проявляются клинически. При проведении мазка оцениваются такие показатели, как:
- количество лейкоцитов;
- число эпителиальных клеток;
- наличие лактобактерий;
- присутствие патогенной микрофлоры (трихомонады, гонококки, грибы).
Мазок на флору – как подготовиться?
Чтобы гинекологический мазок показал объективное состояние репродуктивной системы, необходимо соблюдать определенный ряд правил:
- Исключение половых связей за 3 суток до прохождения процедуры.
- Не применять лекарственные средства местной терапии – крема, вагинальные свечи.
- Если женщина проводит спринцевания – на 1-2 дня перед забором мазка прекращают процедуры.
- За 2-3 часа до исследования запрещается мочится.
- Процедуру необходимо проходить практически сразу после месячных выделений – на 4-5 день цикла.
Как берут мазок из влагалища?
Мазок на микрофлору влагалища забирается врачом-гинекологом. Женщина располагается в гинекологическом кресле. Доктор аккуратно устанавливает зеркало, чтобы получить доступ к стенкам влагалища. Материал забирают одноразовым, стерильным шпателем. Сама процедура безболезненна. Небольшой дискомфорт ощущает девушка только в момент забора материала.
Полученный мазок из влагалища переносят на предметное стекло. Образец доставляется в лабораторию. Лаборант микроскопирует мазки, подсчитывая количество каждого вида клеток, вписывает значения в заключение. Результат пройденной процедуры женщина получает в тот же день или через несколько суток. Это зависит от загруженности лаборатории, количества забранных образцов материала.

Гинекологический мазок – расшифровка
Гинекологический мазок на флору, расшифровка которого осуществляется исключительно врачом, помогает определить количественное соотношение полезных микроорганизмов к патогенным. В заключении врачи используют определенные сокращения латиницы:
- V – влагалище. Расположенные рядом с этой буквой цифры отражают содержимое данной части половой системы;
- C (цервикс) – шейка матки. Цифры указывают на количественные изменения состава микроорганизмов в этой области;
- U (уретра)– мочеиспускательный канал.
У здоровых женщин в мазке обнаруживаются исключительно лактобактерии и единичные лейкоциты. Кокковая флора, эритроциты, большое количество лейкоцитов указывают на воспалительные процессы в репродуктивной системе. Так при обнаружении трихомонад, врачи выставляют диагноз «трихомониаз», присутствие гонококков – признак такого заболевания, как гонорея. Такие результаты являются показанием для дальнейшего обследования.
Гинекологический мазок – норма
Оценивая мазок из влагалища, норма которого устанавливается одинаково для всех женщин, врачи обращают внимание на следующие показатели:
1. Лейкоциты. Норма лейкоцитов в гинекологическом мазке устанавливается следующая:
- во влагалище – до 10 клеток в поле зрения;
- шейка – 0-30;
- уретра – до 5 единиц в поле зрения микроскопа.
2. Эпителиальные клетки – в результатах во всех указанных позициях пишут «умеренно». При повышении значений говорят про воспалительный процесс, недостаток может указывать на снижение концентрации эстрогенов.
3. Слизь:
- влагалище и шейка – умеренно;
- уретра – отсутствует или умеренно;
4. Грамположительные палочки (гр.+):
- влагалище – большое количество;
- цервикс – отсутствуют;
- уретра – отсутствуют.
5. Грамотрицательные палочки (гр.-) – везде отсутствуют. Наличие указывает на дисбактериоз влагалища, воспалительные процессы.
Лейкоциты в гинекологическом мазке
Лейкоциты в мазке из влагалища присутствуют в единичном количестве. При значительном повышении числа этих клеток исключают воспалительный процесс. Для точного установления заболевания проводят дополнительные диагностические процедуры: УЗИ малого таза, анализы крови и мочи, кровь на гормоны. Среди частых заболеваний, при которых увеличивается концентрация лейкоцитов, необходимо выделить:
- – слизистая влагалища воспалена;
- – воспаление шейки;
- уретрит – воспалительный процесс в мочевыделительной системе;
- – воспаление придатков;
- – нарушение воспалительного характера в матке.

Что такое «ключевые клетки» в гинекологическом мазке?
Исследование гинекологического мазка предполагает подсчет ключевых клеток. Этим термином принято обозначать клеточные структуры плоского эпителия. На их поверхности зачастую располагаются микроорганизмы. Чаще это мелкие палочки – гарднереллы. Они относится к условно-патогенным – при малой концентрации не вызывают патологии. Однако появление их в мазке является сигналом для врачей к дальнейшему исследованию. Непосредственно такое состояние фиксируется при дисбактериозе – нарушение соотношения полезных микроорганизмов к патогенным.
Палочки в гинекологическом мазке
Микроскопируя гинекологический мазок на флору, лаборант подсчитывает и количество палочек. Основу всего количества данных клеточных структур в мазке составляют лактобактерии – палочки Додерляйна. Они относятся к полезным, образуют нормальную микрофлору влагалища. Снижение их количества указывает на дисбактериоз, требующий медикаментозного лечения.